「視界に黒い点や糸くず状のものが浮かんで見える」「目を動かすと一緒についてくる」
これは飛蚊症(ひぶんしょう)と呼ばれる症状です。60歳以上では半数以上の方が経験するとされる、非常に身近な目の症状です。
多くの場合は加齢に伴う生理的な変化ですが、なかには網膜剥離など緊急性の高い病気の初期サインであることもあります。
この記事では、飛蚊症の原因を「心配のいらないもの」と「すぐに受診すべきもの」に分けて詳しく解説します。
放置した場合のリスク、インターネットで見かける「飛蚊症を自力で治す方法」の実態、受診のタイミングについてもお伝えしますので、ぜひ参考にしてください。
飛蚊症とは?見え方の特徴

飛蚊症は、視界に小さな黒い点、糸くず状のもの、リング状の影、透明なアメーバのような浮遊物が見える症状の総称です。
明るい場所や白い壁、青空を見たときに特に目立ちやすく、視線を動かすとふわふわと追いかけてきます。視線を止めるとゆっくりと沈んでいくのも特徴的です。暗い場所ではほとんど気にならず、明るい光のもとで目立ちます。
飛蚊症そのものは病名ではなく「症状名」です。その背景にはさまざまな原因があり、重要なのは新たに出現した場合や、既存の飛蚊症が急に変化した場合に眼底検査を受けることです。
飛蚊症の主な原因
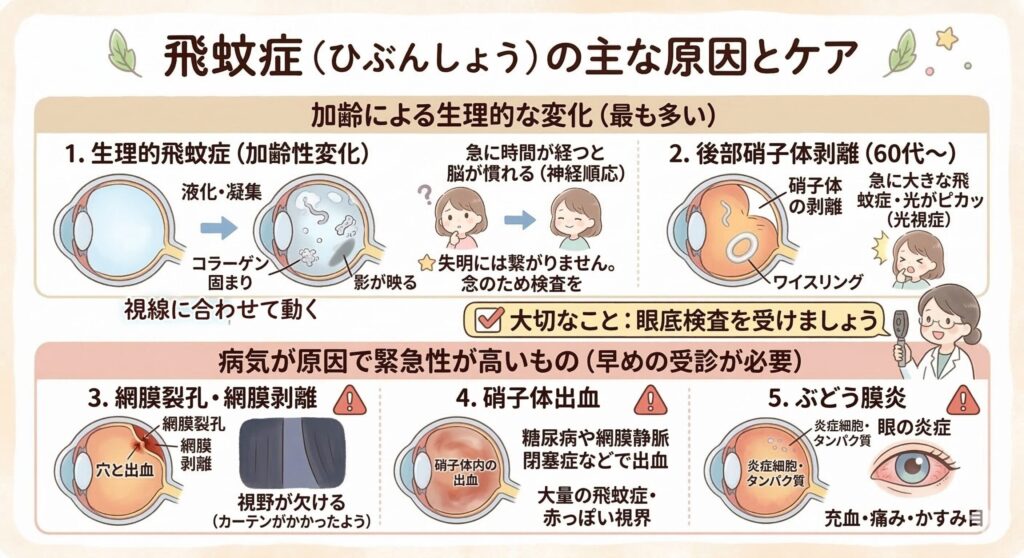
眼球の内部を満たすゼリー状の組織「硝子体(しょうしたい)」は、若い頃は透明ですが、加齢とともに一部が液化し、コラーゲン線維が凝集して濁りとなります。この濁りが網膜に影を落とし、飛蚊症として自覚されます。
40代以降に増え始め、近視が強い方は眼球が通常より大きいため硝子体の液化が早く進み、20〜30代から出現することもあります。生理的飛蚊症は失明にはつながりませんが、完全に消えることも基本的にはありません。
ただし、時間の経過とともに脳がその存在に慣れ(神経順応と呼びます)、日常では気にならなくなる方が大半です。
加齢が進むと硝子体が縮小し、網膜の表面から剥がれる「後部硝子体剥離」が起こります。60代以降のほとんどの方に生じる生理的な現象です。
剥離の瞬間にリング状の大きな飛蚊症(ワイスリングと呼ばれます)が急に出現したり、光がピカッと走る光視症を伴うことがあります。
後部硝子体剥離自体は病気ではありませんが、剥離の過程で硝子体が網膜を強く引っ張ると、次に述べる網膜裂孔の原因になることがあります。飛蚊症が急に増えたタイミングこそ、眼底検査を受けるべき最も重要なタイミングです。
後部硝子体剥離の際に、硝子体が網膜を強く牽引すると網膜に穴(裂孔)が開くことがあります。裂孔が生じるとき、網膜の細い血管が切れて少量の出血が起こり、それが硝子体中に散らばって飛蚊症が急激に増えます。さらに裂孔から液化した硝子体が網膜の下に入り込むと、網膜剥離へと進行します。
飛蚊症の急な増加に加えて、光が走る光視症、視野の一部が暗くなる(カーテンがかかったように見える)といった症状は、網膜裂孔・網膜剥離の危険なサインです。この組み合わせが見られたら当日中の眼科受診が必要です。
糖尿病網膜症、網膜静脈閉塞症、加齢黄斑変性などにより眼底の血管から出血が起こると、血液が硝子体に広がり、急に大量の飛蚊症や赤っぽいもやが見えます。出血量が多いと視界全体が暗くなることもあり、早急な治療が求められます。
眼球内部を覆うぶどう膜に炎症が起こると、炎症細胞やたんぱく質が硝子体中に散らばり、飛蚊症として感じられます。充血、痛み、かすみ目を伴うことが多く、サルコイドーシスやベーチェット病などの全身疾患が原因となることがあります。
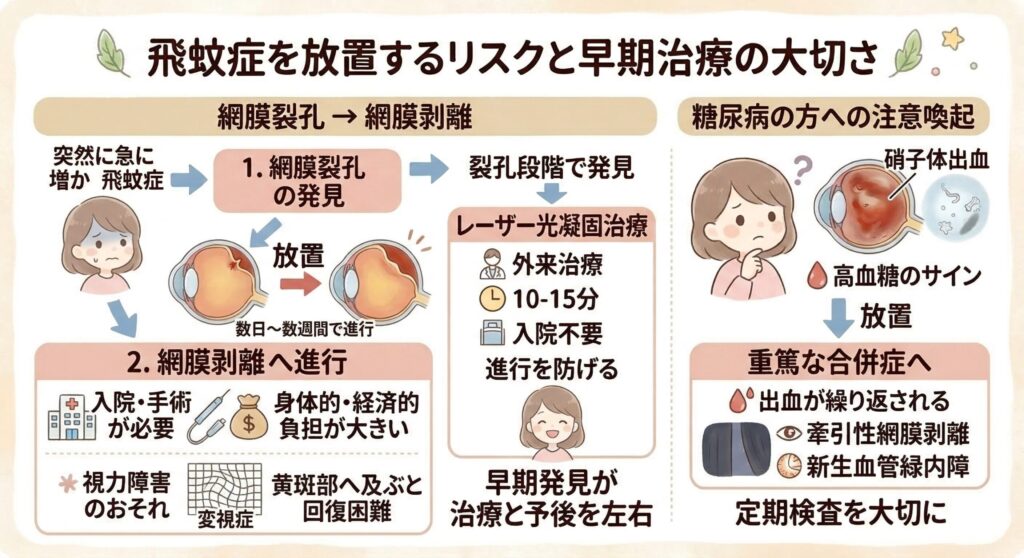
放置するとどうなる?飛蚊症を見過ごすリスク
- 網膜裂孔 → 網膜剥離 → 視力障害
-
網膜裂孔を放置すると、数日〜数週間で網膜剥離に進行する可能性があります。網膜剥離が黄斑部(ものを見る中心)にまで及ぶと、手術を行っても視力が完全には回復しないことが少なくありません。ものが歪んで見える変視症が後遺症として残ることもあります。
一方、裂孔の段階で発見できれば、レーザー光凝固という外来治療(10〜15分・入院不要)で裂孔の周囲を焼き固め、網膜剥離への進行を防げます。網膜剥離にまで進行した場合は硝子体手術などの入院手術が必要となり、身体的・経済的な負担は格段に大きくなります。
早期発見が治療の負担と視力予後を大きく左右するのです。
- 糖尿病網膜症の見逃し
-
硝子体出血による飛蚊症は、糖尿病のコントロールが不十分であるサインでもあります。放置すれば出血が繰り返され、牽引性網膜剥離や新生血管緑内障といった重篤な合併症に発展するおそれがあります。
糖尿病をお持ちの方は、飛蚊症の変化に特に注意してください。
こんな飛蚊症はすぐに受診を
以下の症状がある場合は、できるだけ早く(当日〜翌日中に)眼科を受診してください。
飛蚊症が急に増えた場合(特に「墨を流したよう」に大量に見える場合)。光が走る・チカチカする光視症を伴う場合。視野の一部が暗くなった・カーテンがかかったように見える場合。視力が急に低下した場合。目の充血や痛みを伴う場合。
ポイントは「急に」変化が起きたかどうかです。以前からある飛蚊症でも、数が増えた・形が変わった・大きくなったという変化は見逃さないでください。
逆に、以前の眼底検査で「生理的飛蚊症」と診断され、その後変化がない場合は、次の定期検査まで様子を見ても問題ありません。ただし、少しでも変化を感じたら再受診をおすすめします。
飛蚊症は自力で治せる?
インターネット上には「飛蚊症を自力で治す方法」に関する情報が多くありますが、医学的根拠のある方法は限られています。生理的飛蚊症は硝子体内のコラーゲン線維の変性が原因であり、目薬、サプリメント、目のトレーニングなどで濁りを消すことはできません。
ただし、時間の経過とともに脳が慣れて気にならなくなることは多く、これが「自然に治った」と感じる方がいる理由です。実際には濁り自体は消えていないのですが、視界から意識の外に追いやられるのです。
飛蚊症の多くは加齢によるもので、基本的には経過観察となります。ただし、ぶどう膜炎などの病気によって硝子体の濁りが非常に強く、著しく視力が低下している場合に限り、手術を検討することもあります。安易な自己判断は避け、まずは眼科にご相談ください。
よくある質問
眼底検査を受ける際の準備
飛蚊症の検査では散瞳検査(瞳を広げて眼底を観察する検査)を行います。散瞳薬の点眼後、瞳が十分に開くまで約20〜30分お待ちいただきます。検査そのものは数分で終了しますが、散瞳後は4〜5時間ほどまぶしさとピントの合いにくさが続きます。
そのため、お車やバイクでのご来院は控え、公共交通機関やご家族の送迎をご利用ください。サングラスをお持ちいただくと帰宅時に便利です。検査当日は細かい文字の読み書きも難しくなるため、重要なお仕事の直前は避けていただくとよいでしょう。
深見眼科での飛蚊症の診察
深見眼科では、飛蚊症を訴える患者さんに散瞳眼底検査を実施し、網膜の隅々まで詳しく観察します。OCT(光干渉断層計)検査で網膜の断面構造も確認し、裂孔や剥離の有無を正確に診断します。
網膜裂孔が見つかった場合は速やかにレーザー光凝固治療を行い、網膜剥離への進行を防ぎます。生理的飛蚊症と診断された場合も、定期的な経過観察のスケジュールをお伝えし、変化があった場合にすぐ対応できる体制を整えています。
まとめ
飛蚊症は多くの場合は加齢に伴う生理的な変化ですが、網膜裂孔や網膜剥離という失明につながりうる病気の初期サインであることもあります。
「生理的」か「病的」かは自分では判断できないため、初めて飛蚊症を自覚した場合や急に症状が変化した場合は、必ず眼底検査を受けましょう。裂孔の段階で見つかれば外来のレーザー治療で対応できますが、網膜剥離に進行すると入院手術が必要になります。
飛蚊症が気になる方は、豊田市の深見眼科までお気軽にご来院ください。